![]()
MISSION
MISSION
![]()
今回諸君に課せられたミッションはこうだ。30歳代の若い女性の大腸全体に無数のポリープが発生している.遺伝性の大腸腺腫症でこれらのポリープを放置しておくと大腸癌になってしまうためにそれらを全て切除しなければならない。このケースに大きな開腹をすることなく、しかも肛門機能を温存して大腸を全切除してもらいたい。・・わかっているとは思うが何が起ころうとも当局は一切関知しない・・・それでは成功を祈る
STRATEGY
STRATEGY

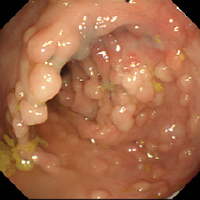 大腸には多数のポリープ30歳代の 女性である。大腸内視鏡検査、注腸造影検査で多数のポリープがあり、患者さんの父親が比較的若くして大腸癌で無くなられたという家族歴もあり家族性大腸腺腫症(FAP familial adenomatous polyposis)として間違いないだろう。ポリープを放置すると100%癌化すると言われている。患者さんとご家族は開腹しない腹腔鏡手術でできるだけ少ない傷での手術を希望されている。開腹をしてでさえ容易でないこの手術を成功させるのは容易でない。でも、彼女の願いをどうしてもかなえてあげたい・・・。やはり腹腔鏡で大腸全摘をするしかない。病気を100%治癒させつつ、肛門機能温存をするという、相反したテーマをどのようにクリアするのか、しかも最小限の傷でという究極のミッションだ。とにかく、準備を怠らずに万全をつくすしかない。僕の全てをかけよう・・・I will
大腸には多数のポリープ30歳代の 女性である。大腸内視鏡検査、注腸造影検査で多数のポリープがあり、患者さんの父親が比較的若くして大腸癌で無くなられたという家族歴もあり家族性大腸腺腫症(FAP familial adenomatous polyposis)として間違いないだろう。ポリープを放置すると100%癌化すると言われている。患者さんとご家族は開腹しない腹腔鏡手術でできるだけ少ない傷での手術を希望されている。開腹をしてでさえ容易でないこの手術を成功させるのは容易でない。でも、彼女の願いをどうしてもかなえてあげたい・・・。やはり腹腔鏡で大腸全摘をするしかない。病気を100%治癒させつつ、肛門機能温存をするという、相反したテーマをどのようにクリアするのか、しかも最小限の傷でという究極のミッションだ。とにかく、準備を怠らずに万全をつくすしかない。僕の全てをかけよう・・・I will
DOCUMENT
DOCUMENT

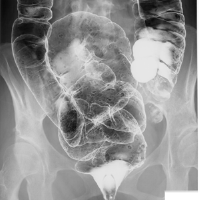 バリウムによる大腸造影では小さなポリープを無数に認めたこのオペは本当に大きな山だと思った。複雑なそのオペの全てのプロセスを全くエラーなく完遂しなければならない。オペ予定日までの間に完璧な準備をしておく必要があった。彼女のこれからの人生を全て託されたのだから、その期待に応えることが必要だ。この手術のポイントは大腸粘膜を残さず全て取り切ること、そして肛門括約筋を温存すること。小腸に便の貯溜能を持たせたパウチを作成、そのパウチ(ポーチ)と肛門を吻合するというものだ。しかも、大腸を切除するのは腹腔鏡下に行う必要がある。言葉で言うのは簡単だが、本当に多くのプロセスがありその一つ一つを確実にこなさなければならない。限られた時間と集中力をどのように配分するのか・・・。とにかく、万全の準備をしておく必要があることだけは確かだった。
バリウムによる大腸造影では小さなポリープを無数に認めたこのオペは本当に大きな山だと思った。複雑なそのオペの全てのプロセスを全くエラーなく完遂しなければならない。オペ予定日までの間に完璧な準備をしておく必要があった。彼女のこれからの人生を全て託されたのだから、その期待に応えることが必要だ。この手術のポイントは大腸粘膜を残さず全て取り切ること、そして肛門括約筋を温存すること。小腸に便の貯溜能を持たせたパウチを作成、そのパウチ(ポーチ)と肛門を吻合するというものだ。しかも、大腸を切除するのは腹腔鏡下に行う必要がある。言葉で言うのは簡単だが、本当に多くのプロセスがありその一つ一つを確実にこなさなければならない。限られた時間と集中力をどのように配分するのか・・・。とにかく、万全の準備をしておく必要があることだけは確かだった。
過去のオペの反芻や書物からの情報だけでは見えないところがあることが徐々にわかってきた。オペの完全なシミュレーションのために、残された4ヶ月で2カ所の施設見学に出かけた。休みをもらい飛行機を手配し電車を乗り継いでそれぞれの施設のオペ日程に合わせて訪ねた。もちろん、病院から出張費など出るはずもない・・・。兵庫医大第2外科の池内浩基先生と昭和大学北部病院消化器センターの石田文生先生である。どちらの先生のオペも素晴らしく本当に目からウロコという表現がぴったりの経験をさせてもらった。オペのシミュレーションが徐々に固まっていった。
初夏になりオペ予定日が来た。もう、準備は全て万端に整った。後は全てを出し尽くすだけだ。全身麻酔がかかり体位をセットアップしてオペは開始された。まず、肛門操作を先行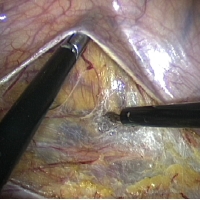 腹腔鏡下に大腸を腹膜から剥がしていくさせた。肛門縁から2cm程奥の歯状線より切開を開始した。肛門粘膜を完全に残し、腫瘍の発生母地である直腸粘膜は完全に切除しなければならない。高周波メスや超音波メス等のデバイスを操りながら粘膜のみを筋層から丁寧に剥がしていく。一瞬の集中の欠如も許されない。油断すると括約筋や膣壁が傷ついたりすることになる。そうこうしているうちに予定の深さまで十分に粘膜の剥離を終了した。
腹腔鏡下に大腸を腹膜から剥がしていくさせた。肛門縁から2cm程奥の歯状線より切開を開始した。肛門粘膜を完全に残し、腫瘍の発生母地である直腸粘膜は完全に切除しなければならない。高周波メスや超音波メス等のデバイスを操りながら粘膜のみを筋層から丁寧に剥がしていく。一瞬の集中の欠如も許されない。油断すると括約筋や膣壁が傷ついたりすることになる。そうこうしているうちに予定の深さまで十分に粘膜の剥離を終了した。
次に手術体位を変換して腹腔鏡操作に移った。12mmポートを1本と5mmポート3本で手術を行う方針とした。石田先生の方法を模倣して臍に切開をおかない方法をとった。腹腔鏡下に大腸を授動することはこれまで何度もやっているので困難性はないものの、やはり大腸全体となるとけっこう『しんどい』ものがある。肛門操作でけっこうエネルギーを費やしたこともあるが・・。とにかく平常心と集中で一つ一つのタスクを確実にこなす事を心がけた。盲腸から上行結腸、横行結腸、脾湾曲、下行結腸、S状結腸、そして直腸を腹壁から剥離(授動)し直腸を適切な部位で切離した。そして、腹腔鏡下に結腸間膜の処理をしていった。おなかの中で大きく広がる臓器である大腸とその間膜を完全に腹腔鏡下に処理するのにけっこう難渋した。完全に全大腸の血管を処理したところで、右下腹部の12mmポート部の傷を3cmへと広げて切離・授動した全大腸を体外へ引き出した。小腸の末端付近でリニアステイプラーを用いて腸管を切離して全大腸を摘出した。しかし、これでめでたしめでたしといいう訳にはいかない。マラソンで言えば20km地点くらいのイメージだ。腸の再建をしなければならない。大腸がなくなってしまうため、便の貯溜と排出をコントロールできるようにしなければならない。便の貯溜を助ける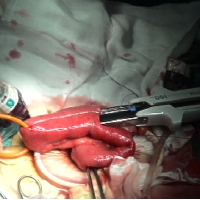 小腸でポーチを作成するために型どおり小腸を折りたたんでJ型回腸嚢を作成した。そのままだと小腸間膜のつっぱりで回腸嚢は肛門まで届かない。小腸間膜内の血管を慎重にいくつか切り離しシミュレーションを繰り返した。数本血管を処理したところで肛門まで届くことを確認した。開腹していないためJ型回腸嚢を肛門まで誘導するにも工夫が必要であったが。静かにJポーチを肛門外へ引き出してこのタフなオペの後半の山へと突入した。ポーチの端に小さな穴を開け、肛門の奥の粘膜断端と吸収糸で一針、一針丁寧に縫い合わせていく。確かに疲れてはいるがここでいい加減になってはいけない・・・この一針・一針が彼女のこれからの人生のQOL(Quality of Life 生活の質)を決めるのだから・・集中というよりはむしろ無心に縫合を続けた。縫合終了後ポーチの中にドレーンを挿入して操作を終了。しかしこれで終わりではない。肛門と小腸のポーチの縫合不全が起こると肛門機能の著明な低下につながるので今回はごく一般的にやられているように小腸による一時的な人口肛門を右下腹部に作成してこの長時間で複雑なオペを全て終了した。
小腸でポーチを作成するために型どおり小腸を折りたたんでJ型回腸嚢を作成した。そのままだと小腸間膜のつっぱりで回腸嚢は肛門まで届かない。小腸間膜内の血管を慎重にいくつか切り離しシミュレーションを繰り返した。数本血管を処理したところで肛門まで届くことを確認した。開腹していないためJ型回腸嚢を肛門まで誘導するにも工夫が必要であったが。静かにJポーチを肛門外へ引き出してこのタフなオペの後半の山へと突入した。ポーチの端に小さな穴を開け、肛門の奥の粘膜断端と吸収糸で一針、一針丁寧に縫い合わせていく。確かに疲れてはいるがここでいい加減になってはいけない・・・この一針・一針が彼女のこれからの人生のQOL(Quality of Life 生活の質)を決めるのだから・・集中というよりはむしろ無心に縫合を続けた。縫合終了後ポーチの中にドレーンを挿入して操作を終了。しかしこれで終わりではない。肛門と小腸のポーチの縫合不全が起こると肛門機能の著明な低下につながるので今回はごく一般的にやられているように小腸による一時的な人口肛門を右下腹部に作成してこの長時間で複雑なオペを全て終了した。
苦あれば楽あり・・・術後経過は良好で特に問題なく退院した。病理組織検査の結果はポリープの一部に早期の大腸癌が見つかったが再発する可能性は低いと思われた。そして数ヶ月後、一時的においたストマ(人口肛門)を閉じる手術を行ってこのオペは完結することとなった。その後も徐々にに肛門機能は順応しており普通に社会生活を営んでいる。
COMMENT
COMMENT

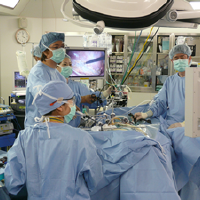 手術中の様子家族性大腸腺腫症(かぞくせいだいちょうせんしゅしょう)は家族性腺腫性ポリポーシスとも呼ばれる疾患で我が国では17万人に1人くらいの頻度で発生するといわれている比較的少ない疾患である。大腸には100個から1万個を超えるポリープが多発することが特徴だ。病名でわかるように家族内で多く発生する、しかも男女差なく患者さんの次の世代において約50%の確率で発症することは古くから知られており多くは常染色体優性遺伝の形式をとる『遺伝性大腸癌』とされている。つまり1/2の確率で子孫へとその遺伝子は受け継がれる。そして発症すると10代では大腸にポリープが出来はじめ、20代には大腸癌が発生し始める。40歳台では半数が、そして生涯にわたってはほぼ100%に大腸癌が発生するといわれている。残念ながら現在の医学の知識においてはポリポーシスの発症やその癌化をストップさせる手立ては見つかっていない。そのため、現実的対応としては大腸癌になってしまう前に、あるいはなったとしても治るうちに大腸を切除する手術が治療の主役となる。手術としては①大腸を全摘して小腸で人口肛門を作成する方法、②大腸のうち、肛門に近いところの直腸を切除せずに残して、小腸と直腸をつなぎ合わせる方法、③大腸を全摘して、小腸のポーチと肛門をつなぎ合わせる方法、などが開発されてきた。①の方法は癌の発生母地である大腸粘膜を完全切除できるという点では優れているが一生小腸の人口肛門で生活することになり生活の質の低下は無視できないほど大きなものとなる。この手術を受けるのが一般的な癌の手術と違って10代から20代という若い年代ということを考えると残された数十年をこのような状態で生きていくのはとても辛いものがあると思われる。②の方法は人口肛門を避ける事ができるという点ではいいが、癌の発生する可能性のある直腸粘膜を残すという点ではこの疾患を根本的にコントロールするという点においては不利である。もちろん定期的に直腸カメラ等を行って必要とあればその時に治療をするということも出来る。しかし、数十
手術中の様子家族性大腸腺腫症(かぞくせいだいちょうせんしゅしょう)は家族性腺腫性ポリポーシスとも呼ばれる疾患で我が国では17万人に1人くらいの頻度で発生するといわれている比較的少ない疾患である。大腸には100個から1万個を超えるポリープが多発することが特徴だ。病名でわかるように家族内で多く発生する、しかも男女差なく患者さんの次の世代において約50%の確率で発症することは古くから知られており多くは常染色体優性遺伝の形式をとる『遺伝性大腸癌』とされている。つまり1/2の確率で子孫へとその遺伝子は受け継がれる。そして発症すると10代では大腸にポリープが出来はじめ、20代には大腸癌が発生し始める。40歳台では半数が、そして生涯にわたってはほぼ100%に大腸癌が発生するといわれている。残念ながら現在の医学の知識においてはポリポーシスの発症やその癌化をストップさせる手立ては見つかっていない。そのため、現実的対応としては大腸癌になってしまう前に、あるいはなったとしても治るうちに大腸を切除する手術が治療の主役となる。手術としては①大腸を全摘して小腸で人口肛門を作成する方法、②大腸のうち、肛門に近いところの直腸を切除せずに残して、小腸と直腸をつなぎ合わせる方法、③大腸を全摘して、小腸のポーチと肛門をつなぎ合わせる方法、などが開発されてきた。①の方法は癌の発生母地である大腸粘膜を完全切除できるという点では優れているが一生小腸の人口肛門で生活することになり生活の質の低下は無視できないほど大きなものとなる。この手術を受けるのが一般的な癌の手術と違って10代から20代という若い年代ということを考えると残された数十年をこのような状態で生きていくのはとても辛いものがあると思われる。②の方法は人口肛門を避ける事ができるという点ではいいが、癌の発生する可能性のある直腸粘膜を残すという点ではこの疾患を根本的にコントロールするという点においては不利である。もちろん定期的に直腸カメラ等を行って必要とあればその時に治療をするということも出来る。しかし、数十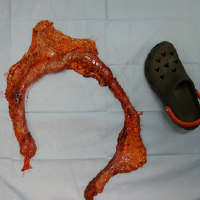 切除した全大腸は130cmあまりあった。年間もずっと続けるというのは困難であるし、ポリープが直腸に多いという事実を考えてもやはりある意味問題を先送りするということになるかもしれない。③の方法は癌の発生母地である大腸粘膜を根こそぎ切除するという点においては根本治療として優れている。しかし、便の貯溜させる能力を保ちつつ必要時には自分の意思で排便できるという『機能』を温存させることが必要になる。この難題に挑んでその術式を1970年代に開発・完成させたのがあの『宇都宮譲二』先生である。肛門括約筋を温存して排便機能を保ちながら、かつ、癌の発生母地である直腸粘膜を完全切除するという究極の手術であった。この手術は我々外科医の間では『宇都宮法』とよぶが海外の文献では『IPAA(Ileal pouch anal anastomosis』と呼ばれたりする。難点は手術の難易度が高いということだ。肛門機能を保てなければ便失禁をして腹部の人口肛門よりも生活の質が低下することにもなりかねない。
切除した全大腸は130cmあまりあった。年間もずっと続けるというのは困難であるし、ポリープが直腸に多いという事実を考えてもやはりある意味問題を先送りするということになるかもしれない。③の方法は癌の発生母地である大腸粘膜を根こそぎ切除するという点においては根本治療として優れている。しかし、便の貯溜させる能力を保ちつつ必要時には自分の意思で排便できるという『機能』を温存させることが必要になる。この難題に挑んでその術式を1970年代に開発・完成させたのがあの『宇都宮譲二』先生である。肛門括約筋を温存して排便機能を保ちながら、かつ、癌の発生母地である直腸粘膜を完全切除するという究極の手術であった。この手術は我々外科医の間では『宇都宮法』とよぶが海外の文献では『IPAA(Ileal pouch anal anastomosis』と呼ばれたりする。難点は手術の難易度が高いということだ。肛門機能を保てなければ便失禁をして腹部の人口肛門よりも生活の質が低下することにもなりかねない。
僕の今所属している施設にはかつて『當山勝徳』先生というとても優秀な外科医がいた。彼はオハイオ州クリーブランドで5年間を過ごしアメリカの外科を学んだ後帰国、日本で初めて胸腔鏡下交感神経切断術を行ったことや沖縄で初めて腹腔鏡下胆嚢摘出術を行うなどとてもアグレッシブで優秀な外科医であった。オープンハート以外の全てのオペを難なくこなすオールラウンドなsurgeonであった。そのDr.Toyamaのライフワークにしていたひとつがこの『家族性大腸腺腫症に対する大腸全摘術』であったという。多くの患者さんがその手術を受けて何ら問題なく今でも過ごされている。しかも、この困難なオペにおいても小腸の一時的人口肛門を作成することはなくオペは一回で完結していた。僕がこの施設に来た1999年には残念ながら神経の疾患を患い若くして一線から退いていた。出来ればDr.toyamaから多くを学びたかったが神は非情にもそのあまりにも優秀な外科医の手を50代の始めに封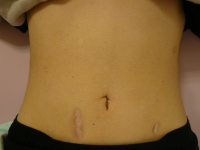 術後半年の腹部の”きず”人口肛門閉鎖部の傷以外は比較的目立たない。印してしまったのだ。今回、そのオペを施行するにあたってやはり敬愛するDr.當山のアドバイスを得たかったがすでに退職し連絡もとれない状態になっていた。また、腹腔鏡手術はカメラを使った開腹手術ではないということを僕は誰よりも知っているつもりだ。腹腔鏡時代には腹腔鏡手術独自の戦略法があることも間違いない。そのため、僕の持っている力だけでは今回の患者さんにとってベストのオペをすることが出来ない可能性があると考え、あの宇都宮譲二先生の後を引き継いで今でも多くの大腸全摘術を行っている兵庫医大第2外科の池内浩基准教授のグループの開腹手術、そして腹腔鏡でその手術を行っている昭和大学准教授の石田文生先生の腹腔鏡手術を見学させていただける機会を幸運にも得ることが出来た。その2つの施設での経験は僕に衝撃とともに大きな力を授けてくれた。僕の力を信じて訪ねてきてくれた一人の患者さんにベストのオペをしたい・・僕はそう願っただけ・・未熟な僕の手を借りて先達の大きな力が彼女に働いた気がした。今回このオペを成功させるにあたって支えてくれた本当に多くの方々すべてに感謝いたします。
術後半年の腹部の”きず”人口肛門閉鎖部の傷以外は比較的目立たない。印してしまったのだ。今回、そのオペを施行するにあたってやはり敬愛するDr.當山のアドバイスを得たかったがすでに退職し連絡もとれない状態になっていた。また、腹腔鏡手術はカメラを使った開腹手術ではないということを僕は誰よりも知っているつもりだ。腹腔鏡時代には腹腔鏡手術独自の戦略法があることも間違いない。そのため、僕の持っている力だけでは今回の患者さんにとってベストのオペをすることが出来ない可能性があると考え、あの宇都宮譲二先生の後を引き継いで今でも多くの大腸全摘術を行っている兵庫医大第2外科の池内浩基准教授のグループの開腹手術、そして腹腔鏡でその手術を行っている昭和大学准教授の石田文生先生の腹腔鏡手術を見学させていただける機会を幸運にも得ることが出来た。その2つの施設での経験は僕に衝撃とともに大きな力を授けてくれた。僕の力を信じて訪ねてきてくれた一人の患者さんにベストのオペをしたい・・僕はそう願っただけ・・未熟な僕の手を借りて先達の大きな力が彼女に働いた気がした。今回このオペを成功させるにあたって支えてくれた本当に多くの方々すべてに感謝いたします。
(2008年5月オペ)

 contact
contact